Sumario
Promoción y prevención
2011, vol. 4, nº 3
La entrevista motivacional en el manejo de la obesidad infantil
Autores: 1, Gil Barcenilla B2
1
2 Pediatra. Plan Integral de Obesidad Infantil de Andalucía. (España).
1
2 Pediatra. Plan Integral de Obesidad Infantil de Andalucía. (España).
PUNTOS CLAVE
- La entrevista motivacional (EM) es un conjunto de técnicas y un estilo de consejo.
- Debe estar centrada en el cliente, comprendiendo y provocando el cambio de conducta.
- La relación terapéutica se basa en la empatía y en apoyar la autonomía del cliente.
- Las herramientas principales son las preguntas abiertas y la escucha reflexiva.
- Hay que identificar y movilizar los valores intrínsecos del cliente para estimular el cambio de conducta.
- Se trata de que el propio cliente encuentre su motivación al cambio y no se le imponga desde fuera.
- Está diseñada para obtener, clarificar y resolver la ambivalencia y para percibir los beneficios y costes asociados con ella.
- La predisposición al cambio no es un rasgo del cliente sino el resultado cambiante de la interacción interpersonal.
- La resistencia y la negación son a menudo la señal para cambiar de estrategias.
- Es fundamental obtener y reforzar las creencias del paciente en su propia habilidad para llevar a cabo el cambio y tener éxito en un objetivo específico.
- Es conveniente adquirir habilidades mediante formación específica.
INTRODUCCIÓN
La obesidad infantil, en un momento en que el 45,2% de los menores españoles tiene sobrepeso u obesidad1, es motivo de preocupación creciente entre el conjunto de profesionales sanitarios que atienden a la infancia. Hacer frente a este problema desde el espacio clínico implica reflexionar sobre las diferentes estrategias que pueden ser más efectivas de cara a su control.
El modelo médico tradicional aplica por lo general una fórmula básica bastante sencilla que la mayoría de los profesionales conoce y maneja de forma casi automática: tras obtener una serie de datos mediante la anamnesis y la exploración, precisándose o no algunas pruebas complementarias, se llega a un diagnóstico que se sigue de unas recomendaciones, que habitualmente se emiten en forma de prescripción. Lo más habitual es que se trate de algún fármaco, acompañado o no de algunas recomendaciones sobre la dieta y el régimen de vida.
Sin embargo, en el manejo de las enfermedades actuales relacionadas con los estilos de vida (hábitos alimentarios, sedentarismo, consumo de tabaco o alcohol y otras adicciones) este modelo de abordaje es poco efectivo y produce, por ello, frustración tanto entre los pacientes como en los profesionales.
Los enfoques clínicos que se centran más en la escucha reflexiva y en el apoyo, como la EM, pueden mejorar la implicación de los pacientes y la respuesta al tratamiento.
Los modelos de tratamiento basado en la EM nacieron de la necesidad de encontrar herramientas adecuadas para el manejo de pacientes afectos de adicciones, a quienes era necesario fortalecer para que pudieran llegar a ser protagonistas de cambios sostenidos en sus estilos de vida y reforzar sus estrategias de afrontamiento. También se han aplicado para la prevención de conductas de riesgo, en el tratamiento de la diabetes y de otras enfermedades crónicas y, cada vez más, para el manejo de la obesidad2.
Para lograr una relación terapéutica más eficaz es aconsejable que esté centrada en el paciente, construyendo una atmósfera segura y de apoyo que le permita encontrar sus propias soluciones. Las claves están en la empatía, la calidez y la autenticidad3.
Los estadíos del cambio explican por qué en ciertos momentos es más probable que una persona abandone un hábito y cuáles son las señales de que se encuentra preparada. La clave está en la motivación y, por ello, la tarea principal del terapeuta es ayudar al paciente a encontrar sus propios motivos y razones, a seguirlos, a superar la ambigüedad, identificando y sorteando los obstáculos4.
El comportamiento es el resultado de ideas y sentimientos. Por eso, para cambiar las conductas es necesario abordar tanto las ideas como las emociones.
Se trata de identificar lo que mantiene las conductas, incluyendo la ambivalencia (“quiero pero no quiero”), y esto se logra mejor aceptando los puntos de vista del paciente y evitando la confrontación.
La EM es un enfoque centrado en el cliente, que pretende la toma de decisiones de forma colaborativa, proporciona feedback sin enjuiciar, acepta la resistencia al cambio por parte del paciente y le anima a desarrollar sus propios motivos para el cambio de conducta de salud5,6.
FUNDAMENTOS DE LA ENTREVISTA MOTIVACIONAL
La alianza terapéutica
La relación terapéutica debe ser basada en la aceptación incondicional de la persona y desarrollarse en un clima de empatía y escucha activa como ingredientes esenciales para favorecer que el paciente descubra sus propias motivaciones, y se oiga a sí mismo decirlas y de ese modo se convierta en protagonista y autor de sus decisiones.
Detectar, aceptar y gestionar las resistencias
- Aceptar la ambivalencia como una postura normal ante muchas conductas (“quiero y a la vez no quiero”). Hacer excesivo hincapié en uno de los lados de la balanza suele conducir a que el paciente se posicione en el lado contrario. Sin embargo, destacar las partes del discurso del paciente que reflejan su doble posición, sin juzgarle, le permitirán tomar conciencia de los motivos que subyacen a la conducta. La ambivalencia puede ser muy confusa, frustrante y difícil de comprender, tanto por el paciente como por el terapeuta, entre otras cosas porque puede ser cambiante, muchos de sus aspectos son inconscientes e irracionales, influyen los valores y expectativas de la persona, y se ve matizada por la autoestima y el contexto social. Para manejar la ambivalencia no conviene caer en la trampa de asumir la parte “a favor del cambio”, pues el paciente entonces se posicionará en el lado opuesto. El terapeuta debe mantenerse cerca de los sentimientos, valores y creencias del paciente mediante sus habilidades empáticas y técnicas específicas.
- Evitar las etiquetas. Las personas no desean verse reducidas a un diagnóstico, que en la mayoría de los casos tiene connotaciones peyorativas y reduccionistas.
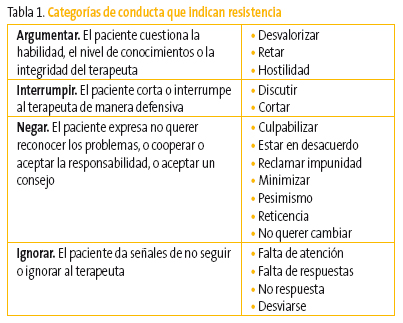
- Dar un giro a la resistencia. Cuanto más se resiste el paciente, menos probabilidades hay de que cambie. En el enfoque de la EM se considera que la resistencia del paciente es un problema del terapeuta. Es necesario aprender a discernir los tipos de resistencia (tabla 1) y, si se detectan, cambiar la estrategia. Es conveniente evitar frases y actitudes de tipo autoritario, paternalista, conductivo o confrontativo, ya que estos enfoques tienden a despertar resistencias en los pacientes (tabla 2).
- Abrir opciones. Las reflexiones del terapeuta deben servir para mostrar al paciente o a la familia los diversos aspectos de las conductas, las caras ocultas de sus resistencias y también mostrar posibles soluciones. Sin embargo, la decisión final la tienen ellos. Debe quedar claro que el paciente es libre para elegir, que si escoge no cambiar está en su derecho. El terapeuta tiene que animar al cambio pero no insistir en el cambio.
Tabla 1. Mostrar/ocultar
Tabla 2. Mostrar/ocultar
Favorecer las automotivaciones y la autoeficacia
La motivación puede ser definida como la probabilidad de que una persona inicie, continúe y se comprometa con una estrategia específica para cambiar5,6.
La motivación depende del contexto. Una persona puede “estar motivada” o no, pero también puede “ser motivada”. Lograrlo es una parte importante de la tarea del terapeuta. Para ello hay que desarrollar estrategias específicas que desencadenen en el paciente afirmaciones automotivadoras. Cuando la persona se oye decir a sí misma que es capaz, que quiere cambiar de hábitos, se encuentra mucho más cerca del cambio real.
HERRAMIENTAS EN LA ENTREVISTA MOTIVACIONAL
Mostrar empatía
Esta palabra incluye cualidades variadas como calidez, respeto, apoyo, cuidado, comprensión, preocupación, compromiso e interés activo. No se trata solo de identificarse con las experiencias del otro, sino también de realizar un esfuerzo para comprender lo que significan para el otro mediante la escucha activa. Es necesario poner atención e ir elaborando hipótesis que han de devolverse al paciente o su familia.
Preguntas abiertas
Se trata de indagar en el significado que para el paciente tiene su conducta, sus expectativas y temores en un contexto más amplio. Le permiten analizar su situación y elaborar frases que fomenten la automotivación adoptando un rol activo. Por el contrario, las preguntas que pueden responderse con pocas palabras mantienen el modelo de “experto activo-paciente pasivo”.
Escucha reflexiva
No quiere decir escuchar en silencio reflexionando o haciendo hipótesis para uno mismo, sino que tras cada respuesta del paciente se le devuelve una reflexión o un resumen, para comprobar si es eso lo que quiere decir, buscando el significado detrás de las palabras del paciente, construyendo hipótesis en lugar de asumir. Esa devolución en forma de pregunta evita resistencias y construye un entorno de aceptación, sin enjuiciamiento, y además abre perspectivas. La reflexión se usa para reforzar algunos aspectos de lo que la persona ha dicho o para alterar su significado levemente. Incluye un amplio conjunto de técnicas.
Crear discrepancias
Es decir, mostrar las contradicciones entre los deseos y valores y su conducta para que el paciente perciba claramente la diferencia entre su postura o sus conductas frente a las que les gustaría tener. Por eso es importante favorecer que tome conciencia de las posibles consecuencias para la salud de la conducta actual. Debe ser el paciente quien exprese sus propias razones para cambiar. Las discusiones y sermoneos son contraproducentes y solo contribuyen a que el paciente se refuerce más para no cambiar. Si el paciente se escucha a sí mismo dando argumentos en contra del cambio, todo el proceso está en peligro.
Proporcionar feedback
La motivación se produce cuando la persona percibe una discrepancia entre el momento en que se encuentra y el lugar a donde quiere llegar. Puede ser facilitado al compartir el resultado de pruebas, pero permitiendo que el paciente pueda formarse sus propias conclusiones y dejando clara la libertad para elegir. Hay varias herramientas para ello. Una de las más utilizadas es la “hoja de balance”, donde el paciente anota las ventajas e inconvenientes tanto de la conducta a cambiar como de su alternativa. El terapeuta debe estar atento a la comunicación no verbal y al contenido emocional del discurso del paciente. Devolver al paciente sus propias afirmaciones automotivadoras es también una poderosa herramienta para el feedback.
CUÁNDO Y CÓMO UTILIZAR LA ENTREVISTA MOTIVACIONAL
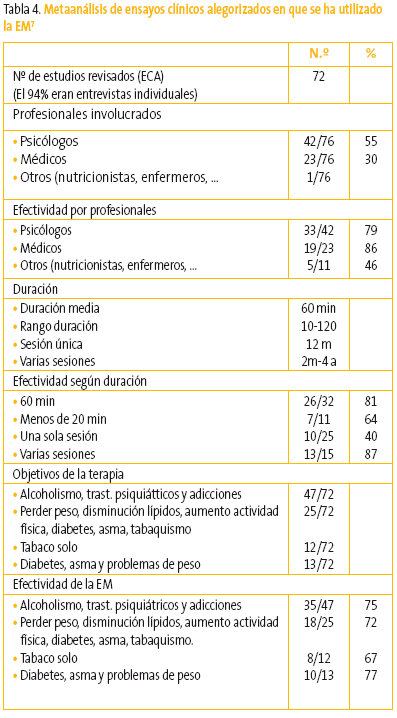
Se han realizado experiencias aplicando la EM a muy diversas situaciones clínicas (tabla 3). Un metaanálisis7 muestra que es más eficaz que los enfoques tradicionales (tabla 4).
Tabla 3. Mostrar/ocultar
Tabla 4. Mostrar/ocultar
También sabemos que es posible aplicar técnicas de EM en consultas de corta duración (15 minutos) con buenos resultados hasta en un 64% de los casos7. La clave está en la adherencia a las técnicas, y mejora aún más cuando los profesionales realizan formación y entrenamiento específicos (cursos breves, rol playing)8. Pollak et al.9 realizan un estudio observacional sobre médicos y pediatras que entrevistaban a adolescentes con obesidad. Aunque ninguno de los profesionales tenía formación específica en EM, aquellos que aplicaron herramientas comunicacionales propias de la EM (empatía, poner el foco en el paciente, preguntas abiertas, reflexiones simples y complejas…) lograron que sus pacientes incrementasen su actividad física, disminuyeran el tiempo de pantalla y lograsen mayor pérdida de peso.
Estas son algunas claves10:
- Establecer una relación o vincularse con el paciente. Para ello nos basaremos en la empatía y la aceptación incondicional. Tiene que quedar claro para el paciente que no estamos ahí para reñirle o agobiar. Establecer un vínculo no es fácil y automático, y menos aún en un contexto en que el tiempo es una presión real y en que el modelo habitual es el de “control”.
- Establecer un cronograma. No conviene tener prisa, pero es razonable proponerse un tiempo para lograr los objetivos.
- Valorar la predisposición al cambio. Hay varios recursos y listas de preguntas. Una forma sencilla de recordar es mediante escalas, como por ejemplo “Puntúe del uno al diez cuánto cree usted que está dispuesto a cambiar su forma de hacer la compra”. Luego se puede ayudar al paciente a tomar más conciencia con la técnica del “regateo” o de las diferencias: “Usted dijo que cinco. ¿Por qué no cuatro?”, o bien: “¿Cuál es la diferencia con el seis?, ¿cómo es que ve usted tan claro que es un cinco?”. Esto va a permitir descubrir nuevos obstáculos o barreras.
- Centrarse en el tema. Tras una primera sesión en que se analiza todo de forma más amplia hay que ir al tema principal. Las conductas son una suma de componentes. No es posible cambiar todo de golpe. Si lo intentamos, lo más probable es fracasar. Hay que ir paso a paso. Identificar los diferentes componentes de la conducta. Algunos aspectos son más fáciles de cambiar que otros. Si el paciente o la familia tienen éxito en uno de ellos es más fácil que se animen a dar un paso más.
- Identificar la ambivalencia. La ambivalencia es normal. Es interesante explicárselo así al paciente. Además, permite demostrar que el terapeuta no está juzgando, solo describe lo que ve. Se pueden utilizar “hojas de balance” para anotar los beneficios e inconvenientes que los dos lados de la conducta pueden tener para el paciente concreto.
- Favorecer frases y pensamientos automotivadores. Hay que aprovechar todas las oportunidades para que el paciente realice afirmaciones de que es capaz de algo. Incluso se puede intentar que las redefina en un modo más “positivo y posible”. Cuando la persona se oye decir a sí misma un pensamiento positivo, está en el buen camino. Además, conviene repetírselo para que la idea penetre mejor (lo oye dos veces): “Entonces, ha dicho usted que le parece posible apagar la televisión a la hora de desayunar y hacerlo todos juntos”.
- Manejar la resistencia. Puede aparecer en las terapias muchas veces y de muchas formas, hay diferentes estrategias para evitar confrontamientos: observaciones, comentarios reflexivos, preguntas abiertas… A veces hay que cambiar el foco hacia otro aspecto de la conducta. Como norma general, la aparición de resistencias indica que el terapeuta debe cambiar de estrategia.
CONCLUSIONES
Habitualmente, las técnicas de consejo se limitan a hacer recomendaciones y observaciones concretas sobre conductas determinadas; sin embargo, es fácil que choquen con factores emocionales, creencias o expectativas de los pacientes. La principal barrera emocional es la ambivalencia que se siente ante una conducta hacia la que se ha creado cierto grado de adherencia o adicción, pero que a la vez se desea abandonar por sus consecuencias. Dentro de esos mismos polos también puede existir ambivalencia.
La EM es una forma de terapia que se basa en la conversación y el lenguaje. Puede ser aprendida por quien desee ayudar a otras personas a encontrar nuevas maneras de cambiar aspectos de su comportamiento11. No se aprende rápida ni fácilmente, porque supone un cambio radical de la práctica en las consultas médicas habituales. Sin embargo, una vez aprendida, se muestra de gran utilidad en el manejo de las enfermedades crónicas, las adicciones, los cambios de hábitos, etc. Además, el estilo comunicacional y las habilidades específicas de la EM son de utilidad en muchas situaciones cotidianas de la clínica (manejo de resistencias en general, de situaciones conflictivas, adherencia al tratamiento…). Vale la pena entrenarse y aprovechar esta interesante herramienta de trabajo.
BIBLIOGRAFÍA
- Agencia Española de Seguridad Alimentaria y Nutrición. Estudio de prevalencia de obesidad infantil "ALADINO" (ALimentación, Actividad física, Desarrollo INfantil y Obesidad). 2011.
- Hassink S. Obesidad infantil. Prevención, intervenciones y tratamiento en atención primaria. Madrid: 2007.
- Rogers CR. The necessary and sufficient conditions of therapeutic personality change. J Consult Psychol. 1957;21(2):95-103.
- Prochaska JO, DiClemente CC. Stages and processes of self-change of smoking: toward an integrative model of change. J Consult Clin Psychol. 1983;51(3):390-5.
- Rollnick S, Miller WR, Butler CC. Motivational intervieweing in health care. Helping patients to change behavior. New York-London: The Gilford Press; 2008.
- Miller WR, Rollnick S. La entrevista motivacional. Preparar para el cambio de conductas adictivas. Barcelona-Buenos Aires: Ediciones Paidós Ibérica S.A.; 1999.
- Rubak S, Sandboek A, Lauritzen T, Beresfod SAA, Christensen B. Motivational interviewing: a systematic review and meta-analysis. Br J Gen Pract. 2005;55:305-12.
- Rubak S, Sandboek A, Lauritzen T, Borch-Johnsen K, Christensen B. An education and training course in motivational interviewing influence: GPs' professional behaviour-ADDITION Denmark. Br J Gen Pract. 2006;56:429-36.
- Pollak KI, Alexander SC, Ostbye T, Lyna P, Tulsky JA, Dolor RJ et al. Primary care physicians' discussions of weight-related topics with overweight and obese adolescents: results from the Teen CHAT Pilot study. J Adolesc Health. 2009;45(2):205-7.
- Bundy C. Changing behaviour: using motivational interviewing techniques. J R Soc Med. 2004;97(Suppl 44):43-7.
- Arroba Basanta ML, Dago Elorza R. Metodología del consejo. Estrategias que favorecen la adquisición o el cambio de hábitos de los pacientes y sus padres. Rev Pediatr Aten Primaria. 2008;10(Sup 2):e45-55.