Sumario
Pequeñeces y rarezas
2012, vol. 5, nº 2
Hiperfosfatasemia transitoria benigna de la infancia
Autores: Ortega Páez E1, García Puga JM2
1 UGC Maracena. Distrito Metropolitano. Granada (España).
2 UGC Salvador Caballero. Distrito Granada. Granada. (España).
1 UGC Maracena. Distrito Metropolitano. Granada (España).
2 UGC Salvador Caballero. Distrito Granada. Granada. (España).
PUNTOS CLAVE
- La hiperfosfatasemia transitoria benigna de la infancia, consiste en una elevación de la concentración en plasma de la fosfatasa alcalina (FA) seis veces mayor al límite superior para la edad, sin evidencia de patología ósea o hepática, de carácter transitorio y sin secuelas posteriores.
- Es una entidad relativamente frecuente, que debe tenerse en cuenta cuando se presente de forma aislada sin otros parámetros elevados, asociada a infecciones respiratorias, intestinales y/o retraso ponderal.
- Se recomienda repetir la concentración de FA a los tres meses y si persiste elevada realizar isoenzimas y estudio familiar.
- Por su carácter autolimitado y benigno debe realizarse un diagnóstico racional para evitar exploraciones innecesarias.
INTRODUCCIÓN
La hiperfosfatasemia transitoria benigna de la infancia (HTBI), se define como la elevación exagerada de la fosfatasa alcalina (FA) sérica sin evidencia de patología ósea o hepática, de carácter transitorio, y sin secuelas posteriores. Descrita por primar vez por Bach1, el término se debe a Posen2. En un estudio prospectivo de lactantes y preescolares sanos se encontró una prevalencia del 2,8%3. El interés en conocer esta entidad se debe a su relativa frecuencia, carácter autolimitado y diagnóstico fácil que puede evitar exploraciones innecesarias.
¿QUÉ ES LA FOSFATASA ALCALINA?
La FA se corresponde con un grupo de enzimas situadas en la membrana celular que intervienen a diferentes niveles en situación fisiológica: precipitación del fosfato cálcico en los huesos, absorción de fosfatos por el intestino y síntesis de proteínas hísticas e hidrólisis de los ésteres fosfáticos del riñón y el hígado4. Se detectan varias isoenzimas (propiedades catalíticas similares pero genéticamente codificadas por loci independientes) que según el tejido en el que actúen se dividen en: isoenzimas ósea, hepática, intestinal, placentaria, renal y leucocitaria (fosfatasa alcalina granulocítica).
En la población pediátrica, en condiciones fisiológicas, la FA total está constituida en un 85% por la fracción ósea y en un 15% por la fracción hepática. La actividad de la enzima está aumentada desde el nacimiento hasta los 12 meses, posteriormente permanece estable con ligeros cambios hasta la adolescencia, etapa en la que nuevamente se produce un aumento de la actividad debido a la fracción ósea por incremento de la actividad oestoblástica5.
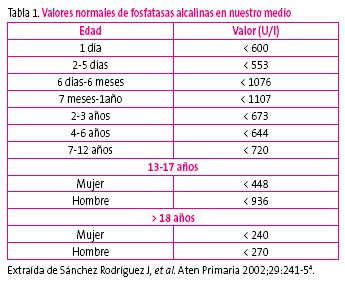
Los niveles de FA en sangre son muy variables. Conviene conocer los valores normales del laboratorio de referencia, pues valores seis veces mayores que el rango superior para la edad son diagnósticos de HTBI con una probabilidad del 95%6. A modo de información en la tabla 1 presentamos los valores máximos según la edad de FA en nuestro medio.
Tabla 1. Mostrar/ocultar
PATOGENIA
En el momento actual no se conoce con certeza el mecanismo íntimo por el que aumenta la FA. Existen varias teorías6:
- Destrucción celular. Al ser la FA una proteína ligada a la membrana, la destrucción celular haría aumentar los niveles, pero no se ha evidenciado elevación de otras enzimas intracelulares (GOT).
- Aumento de la síntesis intracelular ante una situación de estrés, hecho que se ha comprobado en modelos experimentales.
- Ruptura del anclaje de la enzima a la membrana celular, pero tampoco se detecta elevación de otras enzimas unidas del mismo modo (GGTP, 5 nuleotidasa).
- Disminución del aclaramiento plasmático del enzima, hecho que se ha comprobado in vitro tras los procesos infecciosos. Esta probablemente sea la teoría más plausible.
- Activación de la enzima circulante sin aumento de la concentración, pero no explicaría el aumento de las fracciones óseas y hepáticas.
ENTIDADES RELACIONADAS CON LA HTBI
La etiología exacta de la HTBI no se conoce, pero se han descrito una serie de entidades asociadas: infecciones (33%) retraso ponderal (28%), diarrea (15%), miscelánea (23%)7.
Infecciones
-
Respiratorias:
- Vías altas (catarro8, rinitis, laringotraqueitis).
- Vías bajas (neumonía, neumonitis, bronquiolitis, síndrome pertusoide).
- Entre los agentes infecciosos más frecuentes encontrados destacan los virales (virus respiratorio sincitial, influenza A y B, Echovirus, Rhinovirus, sarampión, rubeola, parotididis, parainfluenza 39, varicela, virus de Ebstein Barr, citomegalovirus, HIV) y bacterianos (Haemophilus y neumococo).
- Gastrointestinales: gastroenteritis aguda producida por Campylobacter jejuni, adenovirus y rotavirus.
Retraso ponderal
Distintos grados de retraso ponderal sin patología prevalente en especial.
- Causa orgánica: enfermedades oncohematológicas, inmunodeficiencias, trastornos convulsivos.
- No orgánico.
Miscelánea
- Niños sanos (9%)7: como hallazgo casual en otros controles de salud.
- Otras: neurofibromatosis, trasplante renal, trasplante hepático, espasmos del sollozo10, enfermedad de Kawasaki, asma, anemia ferropénica11.
ABORDAJE EN ATENCIÓN PRIMARIA
Diagnóstico
El diagnóstico se basa en los criterios de Kraut12:
- Edad menor de cinco años.
- Síntomas ausentes o múltiples, aparentemente no relacionados. Puede acompañar a una exploración normal o a síndromes complejos neurológicos o gastrointestinales.
- Ausencia de lesión ósea o hepática en la exploración física.
- Ausencia analítica de alteración ósea o hepática a excepción del aumento espectacular de FA.
- Elevación de las isoenzimas ósea y hepática de FA.
- Normalización de los valores de FA antes de cuatro meses.
Diagnóstico diferencial
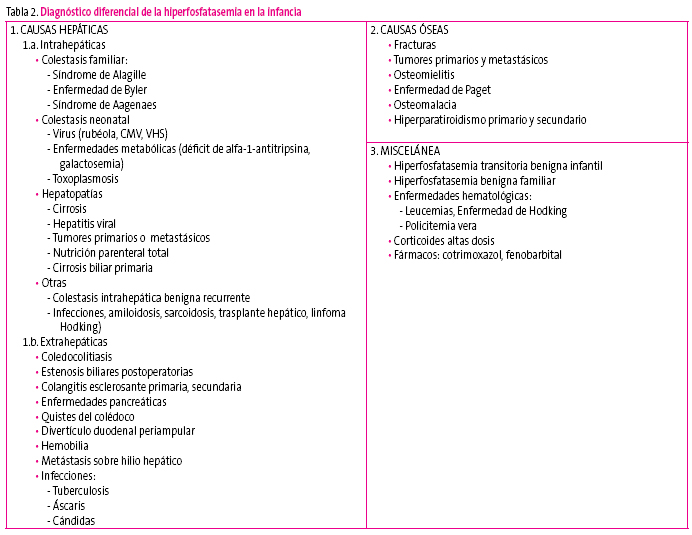
El diagnóstico diferencial se debe realizar con otras causas de hiperfosfatasemia (tabla 2) para ello se recomienda en primer lugar realizar una anamnesis y exploración física detalladas en busca de causas óseas: deformidades, inflamación, fracturas, raquitismo (arqueamiento de huesos largos, rosario costal) y causas hepáticas: hepatomegalia, ictericia, esplenomegalia.
Tabla 2. Mostrar/ocultar
Posteriormente, se deben llevar a cabo los siguientes exámenes complementarios:
-
Primer nivel. Sangre:
- Hemograma (descartar causa infecciosa, anemia, leucemias).
-
Bioquímica:
- Fosfatasa alcalina e isoenzimas si es posible (no es imprescindible).
- Perfil hepático: aspartato aminotransferasa (AST), alanina transferasa (ALT), bilirrubina total y fracciones: su aumento nos indica citolisis. Gammaglutamil traspeptidasa (GGT), 5 nucleotidasa, cuyo aumento nos indica colestasis.
- Proteínas totales y albúmina (parámetros nutricionales), iones (sódio, potasio), cálcio, fósforo, vitamina D3, paratohormona (metabolismo óseo), colesterol total.
- Segundo nivel, en atención especializada. Las pruebas encaminadas a diagnosticar las hiperfosfatasemias secundarias, dependen de la anamnesis realizada y de las alteraciones encontradas en el primer nivel.
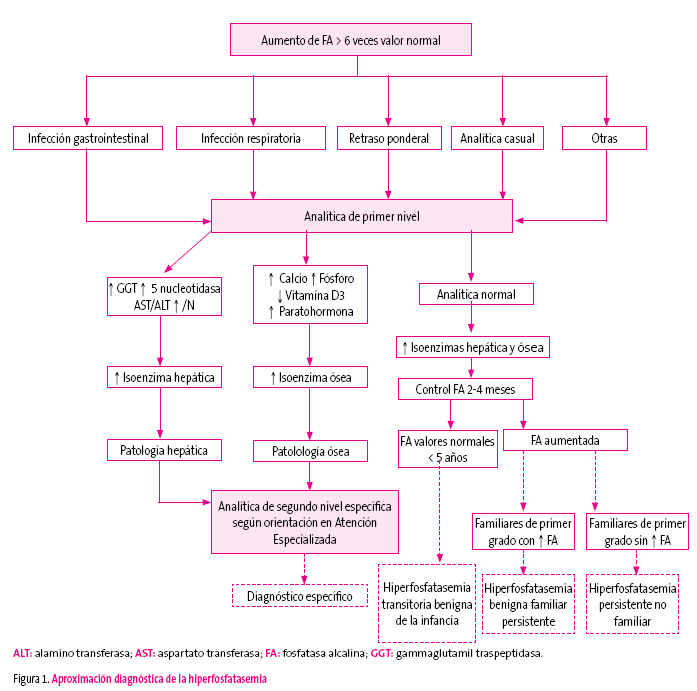
Aproximación diagnóstica racional
En la figura 1 proponemos un algoritmo diagnóstico de aproximación racional al diagnóstico de la HTBI.
Figura 1. Mostrar/ocultar
CASO CLÍNICO
La madre de una niña de nueve meses acude a la consulta porque “no tolera la leche” y le da por recomendación de otro pediatra fórmula de soja, solicitándonos examen de sangre para corroborar sospecha de alergia-intolerancia.
Antecedentes familiares: madre asma, hermano asma no alérgico e IPLV.
Antecedentes personales: embarazo controlado, 38 semanas + 3 días. Parto inducido, cefálico, Apgar 9/10. Peso al nacer 3,180 g, longitud 50 cm y perímetro craneal 35 cm. Periodo perinatal sin incidentes destacables, excepto ictericia de comienzo a las 72 horas y posterior evolución dentro de límites de normalidad. Tomó lactancia materna hasta los seis meses y luego artificial.
Ha seguido controles periódicos de salud durante este tiempo, siendo su crecimiento y desarrollo normales, pautas alimentación y normas de cuidado adecuadas y calendario vacunal completo.
Las patologías presentadas han sido: costra láctea, cuadros de reactividad bronquial de repetición (asma lactante) y laringitis.
En la exploración física no se detectan signos de patología ósea ni hepática
Resultados analíticos: glucemia basal 104 mg/dl. Hematíes 5 030 000/μl, hemoglobina 12,7 g/dl, hematocrito 39,6%, volumen corpuscular medio 77 fl. Plaquetas 287 000/μl. Leucocitos 8,400/μl, neutrófilos 30%, linfocitos 62,3%, monocitos 5,5%, eosinófilos 1,5%, basófilos 0,5%. Ig E total 156 KU/l. IgE específica a leche 2,13 KU/l, beta lactoglobulina 0,93 KU/l, Caseína 1,63 KU/l. FA: 5,259 U/l. AST: 18 U/l, ALT: 22 U/l. GGT: 15 U/l. Bilirrubina total: 0,9 mg/dl; indirecta: 0,5 mg/dl; directa: 0,4 mg/dl; sodio: 132 mmol/l, potasio: 4,2 mmol/l, calcio: 8,9 mg/dl, fósforo: 4,2 mg/dl.
Ante sospecha de hiperfostasemia transitoria se plantea actitud expectante y control analítico que se realiza a los dos meses con el siguiente resultado: glucemia basal 85 mg/dl. Hematíes 5 070 000/μl, hemoglobina 13,1 g/dl, hematocrito 39,5%, volumen corpuscular medio 79 fl. Colesterol total 149 mg/dl, HDL 46 mg/dl, LDL 83 mg/dl. Fosfatasa alcalina 305 U/l.
En el seguimiento posterior del paciente no existe ningún problema con la alteración aislada de la fosfatasa alcalina, por consiguiente se confirma el diagnóstico de HTBI.
BIBLIOGRAFÍA
- Garrote de Marcos JM, Molina Arias M, Echevarri Olavarria F, Arregui Sierra A. Hiperfosfatasemia transitoria benigna: aportación de 20 nuevos casos. An Esp Pediatr. 1996;44:112-6.
- Posen S, Lee C, Vines R, Kilham H, Latham S, Keefe JF. Transient hyperphosphatasemia of infancy: an insufficiently recognaized syndrome. Clin Chem. 1977;23:292-4.
- Huh SY, Feldman HA, Cox JE, Gordon CM. Prevalencia de la hiperfosfatasemia transitoria en los lactantes y preescolares sanos. Pediatrics (Ed esp). 2009;68(2):82-6.
- Sánchez Rodríguez J, Soriano Suárez E, Girona Bastús R, Pérez Muñoz P, Viñets Gelada C. ¿Por qué aumentan las fosfatasas alcalinas? Aten Primaria. 2002;29(4):241-5.
- Whyte M. Hypophosphatasia and the role of alkaline phosphatase in skeletal mineralization. Endocrine Rev. 1994;15:439-56.
- Pace AE, Osinde ME. Hiperfosfatasemia transitoria benigna de la infancia. Una aproximación diagnóstica racional. Arch Argent Pediatr. 1999;97(6):383.
- Dori N, Levi L, StamT, Sukhotnik I, Shaoul R. Transient hyperphosphatasemia in children revisited. Pediatr Int. 2010;52(6):866-71.
- García Puga JM, Morata Céspedes C, Simancas Carrión J, Jiménez Romero T. Hiperfosfatasemia transitoria de la infancia. Observación de un caso. Bol Pediatr. 1994;35:245-7.
- García Luzardo MR, Rodríguez Calcines N, Colino Gil E. Hiperfosfatasemia transitoria de la infancia: una entidad a tener en cuenta. Rev Pediatr Aten Primaria. 2011;13:107-11.
- Aguilera Albesa S, Rodríguez Estévez A, Díez López I, Botella Astorqui MP. Hiperfosfatasemia transitoria asociada a espasmos del sollozo de tipo pálido. An Esp Pediatr. 2008;69:286-7.
- Casaní Martínez C. Hiperfosfatasemia transitoria de la infancia: un nuevo caso. Rev Pediatr Aten Primaria. 2007;9:449-53.
- Kraut JR, Metrick M, Maxwell NR, Kaplan MM. Isoenzyme studies in transient hyperphosphatasemia of infancy. Am J Dis Child. 1985;139:736-40.